Carmen Garcia Exp: 23874
Candida Corona Exp: 23904
Kami Peña Exp: 23959
miércoles, 6 de junio de 2012
AVANCES DE ENFERMERIA
200 enfermeros valencianos
debaten en las VIII jornadas de Enfermería Quirúrgica.
Bajo el lema “Un nuevo desafío” la Asociación de
Enfermería Quirúrgica de la Comunitat Valenciana celebra cada dos años,
las jornadas de Enfermería Quirúrgica, que en esta ocasión cumplen su
octava edición. Con este encuentro se pretende que los profesionales de
Enfermería Quirúrgica de las tres provincias valencianas, y
profesionales de otras comunidades, analicen los nuevos avances
tecnológicos y debatan sobre el momento actual de la Enfermería en
materias que le afectan directamente: esterilización, Legislación,
informática, procesos...
Del 30 de noviembre al 1 de diciembre, este 8º encuentro versará en torno a la cirugía laparoscópica, la cirugía reconstrutiva, la prevención de la infección quirúrgica y los planes de cuidados del paciente quirúrgico durante todo el proceso.
El objetivo principal de las jornadas se centra en mejorar los conocimientos humanos y técnicos, para ser aplicados a los cuidados y mejorar la calidad de vida del ser humano y la atención en la asistencia sanitaria.
La Enfermería de quirófano es una profesión dinámica y que evoluciona en cada momento para cubrir las necesidades del Individuo y de la Sociedad. Por este motivo, todas las jornadas están marcadas por los avances tecnológicos y las relaciones de los profesionales en el Área Quirúrgica.
La presidenta de las jornadas, Encarna Martínez, señala que el eje de la Sanidad es el paciente y lo que más se valora en la atención, “es la relación interpersonal con él, a través de los cuidados de enfermería y conscientes de ello, mejoramos a través de este tipo de Jornadas y sabemos que el paciente lo percibe”. Pero, apunta Encarna Martínez que también el paciente está “más informado y exige una alta profesionalidad en la atención”.
Las jornadas se extienden hasta el próximo sábado día 1 de diciembre, momento en que se entregarán los premios a los mejores trabajos presentados.
Por último, destacar que la Asociación de Enfermería Quirúrgica se creó en 1995 por la necesidad que tiene la Sanidad de la Comunitat Valenciana de formar profesionales de enfermería, que se ocupen de los cuidados pre, intra y post-quirúrgicos y de intentar poner los medios formativos y científicos al alcance de los profesionales en la instrumentación quirúrgica y cuidados del paciente quirúrgico.
Del 30 de noviembre al 1 de diciembre, este 8º encuentro versará en torno a la cirugía laparoscópica, la cirugía reconstrutiva, la prevención de la infección quirúrgica y los planes de cuidados del paciente quirúrgico durante todo el proceso.
El objetivo principal de las jornadas se centra en mejorar los conocimientos humanos y técnicos, para ser aplicados a los cuidados y mejorar la calidad de vida del ser humano y la atención en la asistencia sanitaria.
La Enfermería de quirófano es una profesión dinámica y que evoluciona en cada momento para cubrir las necesidades del Individuo y de la Sociedad. Por este motivo, todas las jornadas están marcadas por los avances tecnológicos y las relaciones de los profesionales en el Área Quirúrgica.
La presidenta de las jornadas, Encarna Martínez, señala que el eje de la Sanidad es el paciente y lo que más se valora en la atención, “es la relación interpersonal con él, a través de los cuidados de enfermería y conscientes de ello, mejoramos a través de este tipo de Jornadas y sabemos que el paciente lo percibe”. Pero, apunta Encarna Martínez que también el paciente está “más informado y exige una alta profesionalidad en la atención”.
Las jornadas se extienden hasta el próximo sábado día 1 de diciembre, momento en que se entregarán los premios a los mejores trabajos presentados.
Por último, destacar que la Asociación de Enfermería Quirúrgica se creó en 1995 por la necesidad que tiene la Sanidad de la Comunitat Valenciana de formar profesionales de enfermería, que se ocupen de los cuidados pre, intra y post-quirúrgicos y de intentar poner los medios formativos y científicos al alcance de los profesionales en la instrumentación quirúrgica y cuidados del paciente quirúrgico.
avances De La Enfermeria
HACIA DÓNDE VA LA MEDICINA Y LA ENFERMERÍA
Es
realmente apasionante ver el desarrollo de la medicina y la enfermería, sus
avances tecnológicos, la complejidad de las investigaciones, el progreso en los
procedimientos, los avances terapéuticos, los cambios en la historia natural de
muchas enfermedades como el cáncer y patologías tan graves como el Sida. La
medicina preventiva y la terapéutica moderna, están ofreciendo a los pacientes
la oportunidad de vivir más, con una mejor ca lidad de vida. No es extraño ver
talentos, en su octava década de la vida, ofreciendo lo mejor de sus capacidades
a empresas complejas, universidades u hospitales. Es impresionante ver por
ejemplo, cómo hace algunos años la reparación de algunos aneurismas cerebrales,
requerían cirugías complejas que podían durar muchas horas; hoy en día, aunque
todavía se utiliza la cirugía y es muy importante, hay otras opciones
terapéuticas disponibles como la neu roradiología intervencionista, que permite
tratar algunos aneurismas sin abrir el cráneo en un tiempo de una a dos horas,
con la recuperación casi inmediata del paciente. Quién podría haberse imaginado
hace algunos años que mediante la técnica laparoscópica, con pequeñísimas
incisiones podía resecarse una vesícula, un apéndice, el útero, tumores malignos
de colon e inclusive corregirse hernias hiatales severas.
En el
campo de la cardiología y específicamente la hemodinamia, es realmente
maravilloso observar cómo mediante un stent se logra abrir la luz de una
arteria coronaria en un tiempo relativamente corto sin mayores molestias para el
paciente.
En
terapéutica que decir de los avances en el área del cáncer. Hoy en día ésta es
una enfermedad crónica, muchas veces no necesariamente mortal, que ofrece a los
pacientes una excelente calidad de vida. Todo esto debido a los nuevos medicamentos disponibles y a su diagnóstico temprano.
Los
avances en investigación son asombrosos y a veces pueden llegar a
producir hasta
temor, ver cómo hoy en día puede transferirse material nuclear de una
célula
somática a otra para el posible manejo de enfermedades degenerativas,
nos
impacta. Quién hubiera pensado hace algunos años que un óvulo
fertilizado, que
es una célula madre totipotencial, pueda pueda en un medio de cultivo
diferenciarse a células cerebrales, cardiacas, hepáticas, etc. To do lo
anterior
comienza a generar esperanzas a personas con enfermedades tan graves
como la
esclerosis lateral amiotrófica, la esclerosis múltiple o la enfermedad
de
Parkinson, para mencionar algunas patologías en el campo de la
neurología; sin
embargo, toda esta investigación viene suscitando también, grandes
controversias
de tipo ético.
Uno se
pregunta si la historia clínica detallada, la anamnesis juiciosa y el examen
físico de un paciente, continuarán sien do el eje central de la atención de los
enfermos o si por el contrario, mucho de este tiempo utilizado, se reducirá y se
reemplazará por procedimientos de tecnología muy avanzada, que permitirán al
médico en forma más rápida llegar a un diagnóstico más exacto y preciso. La
verdad es, que cada vez más, el médico es más dependiente, requiere y utiliza
ayudas diagnósticas modernas para el tratamiento de sus pacientes. Lo anterior
necesariamente viene encareciendo la salud.
Con los
avances de la genética y la genómica en general, las enfermedades ya no serán
únicamente prevenibles, sino previsibles, el paciente conocerá su predisposición
a una determinada patología como el cáncer, la enfermedad coronaria o una
enfermedad degenerativa y el médico utilizará todos los recursos científicos y
adelantos tecnológicos disponibles para diagnosticar y tratar una patología en
forma temprana.
En el
ámbito del Sistema de Salud y de lo que hoy se conoce como la medicina
gerenciada también se ha avanzado en forma muy importante. Con la introducción
de nuevas tec nologías y tratamientos sofisticados, la medicina necesariamente
se ha encarecido y continuará encareciéndose, en patologías como el cáncer, el
sida y algunas enfermedades degenerativas. Los sistemas digitales se impondrán
en el mundo entero para hacer más eficiente y seguro el cuidado y tratamiento de
nuestros pacientes. Todos los días tendrán los enfermos, más esperanzas de
lograr cu ración o alivio de sus enfermedades. Las patologías que hace algunos
años eran mortales, hoy en día son crónicas y muchas de las que en otros tiempos
no tenían cura hoy pueden hacerlo. Los sistemas de salud, por su parte, buscan
por todos los medios ser más eficientes, controlando el gasto médico, mediante
procesos de auditoria y racionalización del uso de todo este arsenal
tecnológico y terapéutico existente en la actualidad.
A nivel
de enfermería se están observando también cambios importantes. La enfermera
actual está asumiendo un rol mucho más protagónico en el cuidado de los
pacientes, se está especializando más y en los EEUU ya se tienen en fer meras
que se encargan del cuidado de pacientes, elaborando historias clínicas y
prescribiendo medicamentos. En un futuro muy cercano muchas patologías serán
atendidas no por médicos, sino por enfermeras con un entrenamiento avanzado.
Detrás
de todos estos avances y sofisticaciones, qué perciben los pacientes y qué
inquieta a las Facultades de Medicina, a las Instituciones de salud y al mismo
Sistema de Salud: la medicina como profesión ha cambiado, es menos
personalizada, es más demandante, los pacientes están más informados, hay menos
tiempo para dedicarle a los enfermos, en ocasiones somos menos compasivos, la
medicina y la enfermería como profesiones son menos al truistas, el
profesionalismo que es una competencia fun damental de los médicos y las
enfermeras, comienza a de bilitarse y preocupa a todos los estamentos de la
salud.
El
profesionalismo es el uso rutinario de la comunicación, de los conocimientos, de
las habilidades, de las emociones, de los valores y la reflexión diaria para el
servicio generoso a nuestros pacientes y a la comunidad en general.
El
profesionalismo implica además honestidad con nuestros enfermos,
confidencialidad, una buena relación, el ade cuado manejo de conflictos de
interés y nuestra decidida responsabilidad como profesionales.
El
profesionalismo en medicina y en enfermería sí que es importante,
desafortunadamente se ha debilitado y hay necesidad de revivirlo entre nuestros
estudiantes y personal en entrenamiento.
Muchas
veces se han vuelto más importantes la tecnología, las nuevas terapias, los
procedimientos, el gasto médico y la auditoria, olvidándonos de la atención
humana y compasiva a nuestros pacientes, la información clara sobre sus
dolencias, nuestras recomendaciones y por sobre todo, esa atención cariñosa y
humana con una persona enferma que así lo requiere.
En
estos aspectos hay necesidad de trabajar muy a fondo para hacer valer los
valores y principios de la medicina. En cuanto a los principios éticos y el
manejo de nuestros pacientes al final de la vida también son temas de inmensa
controversia y con toda seguridad se están dando cambios y aparecerán más
en los próximos años. La muerte es algo natural y es una parte intrínseca de la
vida, pero con los avances de la medicina, una persona que hubiera muerto
prematuramente podrá vivir más y con una adecuada calidad de vida.
Sin
embargo, todos estos avances también están permitiendo al médico ejercer un
claro control sobre la muerte, esto quie re decir, que así como hay muchas per
sonas que se recuperan y continúan teniendo una buena calidad de vida, también
hay un grupo de enfermos que hubieran muerto y que con toda esta nueva
tecnología y avances terapéuticos, se mantienen vivos, con una pésima calidad de
vida, sin poder tener una independencia sufi ciente e inclusive vivir una vida
con una mínima capacidad intelectual. En cualquier decisión es fundamental
conocer los deseos del paciente, qué quiere él o su familia, en el caso de que
esté enfrentado a la muerte o a una enfermedad en estado terminal. Es importante
su participación o la de su familia, en el caso de que él no pueda y en conjunto
con el médico y no el médico en forma independiente, porque a nosotros nos han
educado para salvar vidas y a veces, muchos no queremos perder esa batalla
contra la muerte.
Deberá
respetarse la decisión de un enfermo de no ser reanimado, de no ser internado en
cuidado intensivo, de no ser intervenido quirúrgicamente como medida extrema, de
no ser dializado e incluso como sucede en los Estados Unidos de América, la
decisión de suspender la alimentación en caso de encontrarse en estado
vegetativo permanente. Cada persona debería diligenciar en forma rutinaria y sin
el menor prejuicio, un formato o dejar instrucciones precisas, sobre sus deseos
en cuanto al cuidado médico al fi nal de su vida.
Desafortunadamente la problemática legal que se vive, las demandas y nuestra
formación médica, nos han llevado con todos los avances tecnológicos y
terapéuticos a prolongar vidas en forma innecesaria.
Es
realmente extraordinario ver como avanza la medicina y más apasionante aun, lo
que veremos en un futuro cercano; sin embargo, no podemos dejar de trabajar por
la noble causa de hacer de la medicina una profesión, siempre más humana, que
vele por el cuidado de nuestros enfermos, que alivie el dolor de los que más
sufren y que brinde esperanza a aquellos que así lo requieran.
Robot Enfermeras
Robots enfermeras
Hoy en día, la novedad de los robots y
la tecnología de avanzada ya no es sólo un capricho para algunos, sino
que se está involucrando en servicios básicos de salud importantes como
lo son los hospitales y las clínicas, con la novedosa Enfermera Robot.
Tendrán la capacidad para realizar análisis de sangre, guiar y asistir a los pacientes, medir la presión y la fiebre.
Estos humanoides contarán con sistemas de videoconferencia móvil para interactuar con los pacientes.
En Japón, en el hospital Aizu Wakamatsu, el hospital ha comprado tres
enfermeras robot o recepcionistas robot, como las llaman algunos. Estas
enfermeras le dan la bienvenida a las personas, los guían por el
hospital, realizan pruebas sencillas y además, que es una de las
cualidades que más le gusta a sus pacientes, entretienen con diversos
videos que muestran a través de un monitor que tienen en su pecho.
Avances Tecnologico De Enfermeria
AVANCES TECNOLÓGICOS
LA EVOLUCIÒN DE LA ATENCIÓN MODERNA DE LAS PERSONAS QUE PADECEN QUEBRANTOS DE SALUD Y LA CALIDEZ HUMANA..
Este
tema me ha llamado la atención porque debo de escribir sobre las
innovación en la tecnología médica y en esta era” súper moderna “ que
cada día la distancia entre lo moderno y lo antiguo tiene un límite de
tiempo corto para clasificarlo. En mi vida profesional he pasado por
diferentes etapas del “modernismo” en la tecnología moderna aplicada al
campo de la Familia y la Enfermería, ya que inicialmente, el cuidado de
la salud estaba centrado en la familia.
La
familia hoy en día, parece tener una evolución en donde no hay mucha
cabida en esta época moderna, ya que el trabajo nos quita más tiempo,
que la familia biológica y tenemos otros tipo de familia que ha
reemplazado a la familia biológica como son las familias sociales,
laborales, entre personal de salud y personas con afecciones en su salud
de manera crónica o terminales, que hace que las personas que laboramos
en salud tengamos lasos afectivos familiares con personas usuarias de
nuestros servicios y lo sentimos como miembro de nuestra familia.
La
relación persona a persona que es utilizada por los trabajadores de la
salud también tiene una tendencia a modernizarse producto de la
evolución de las familia y la sociedad, ya que la atención de las
personas que padecen quebrantos de salud, en este mundo moderno van a
las instalaciones de salud, separándose del entorno familiar biológico y
entrando al entorno familiar que se desarrolla con los profesionales de
salud , familiares, que gira en torno al enfermo y que en algunas
ocasiones perdura después de la desaparición del enfermo.
Hoy
en día la modernizaciones de la atención se esta despersonalizando, ya
que entra en juego, las necesidades de atención de las personas
afectadas por una enfermedad, las necesidades socio-económicas de la
familia, necesidades afectivas, la culpa asociada a percepciones de lo
que debe ser nuestra relación familiar que aún existe en América Latina,
donde somos muy cálido con nuestros familiares, parece reñir con
nuestros afectos.
Las
tele consultas donde los profesionales de la salud realizamos consulta
con el objetivo de quitar dudas, dándole orientación a las personas
sobre calidad de vida, orientaciones en caso de un manejo de urgencia
nunca sustituirá un abrazo o una mano cálida que te de aliento en los
momentos más difícil donde entra en juego sanar o morir con calidad y
calidez.
Es
por ello que no importa cuanto evolucione las tecnologías médicas en
materia de atención, prevención o rehabilitación siempre será moderna la
atención cálida entre los seres humanos, con cortesía y trato digno.
EL USO DE LOS SISTEMA DE COMPUTACIÓN EN LA ATENCIÓN DE ENFERMERÍA.
A
través del tiempo hemos observado la forma en que las enfermeras
evolucionábamos de manera escrita la condición o evolución de nuestros
pacientes o las personas que están a nuestro cuidado.
La
manera que inicialmente se realizaba era libre, donde la enfermera
trataba de manera objetiva y simple decir como estaba la persona bajo su
cuidado, posteriormente buscamos ser más objetivas reglamentando la
forma de escribir, llegaron los SOAP y luego los SOAPIER, donde se insta
a ser más clara escribiendo lo Subjetivo, lo Objetivo, el Avalúo, el
Plan a seguir y posteriormente se anexo la Intervención, la Evaluación
de nuestra intervención.
Lo
cierto que esto aún es vigente a la hora de escribir las intervenciones
de las enfermeras profesionales, lo moderno es como lo hace,
inicialmente teníamos el famoso bolígrafo azul/negro para escribir a
ciertas horas del día y rojo para ciertas horas de la noche y de la
mañana. Hoy en día las enfermeras enfrentamos el reto de hacerlo en
redes de informática y que muchas veces nos complica la vida profesional
por múltiples causas que en ocasiones no tiene que ver con nuestro
campo de acción (mantenimiento preventivo o curativo, dotación de tinta u
otro elemento de la tecnología que no es el campo de la Enfermería, o
en otros aspectos que es importante la falta de habilidad, destreza y
nuestros miedos a manejar la tecnología, que nos complica el actuar
profesional de cada una de la profesionales en todos los campos de la
salud.
Es
importante resaltar que hoy en día existen tecnología que van ha
ayudarnos a tener más tiempo y poder inter-actuar con nuestros pacientes
y/o clientes donde se combina la computadoras y el sonido de nuestra
voz a través de un dispositivo de comunicación donde vamos evaluando a
la persona bajo nuestro cuidado, se va registrando en el expediente
clínico y solamente nos queda revisarlos o confirmar este registro, y
firmarlos.
Para
las nuevas generaciones de enfermeras que se han capacitado
profesionalmente con las computadoras será mucho más fácil realizar
actividades de atención persona a persona, con calidez, calidad,
efectividad y menos desgaste personal, mi única pregunta será cuando
llegara a nuestros hospitales, donde las exigencias medico-legales nos
exigen escritoras claras, objetivas, con calidad.
LA CIRUGÍAS NEUROLOGICAS, SU EVOLUCIÓN Y EL CUIDADO DE ENFERMERÍA
La
historia de la atención de las personas que padecen alguna enfermedad
cuenta con registros en algunas ocasiones de cómo el hombre a través de
la tecnología busca mejorar la esperanza de vida y la calidad de la
misma.
Un
ejemplo puede ser las evidencia en que el hombre primitivo (Era
Neolítica) realizaba cirugía de cerebro(trepanaciones) que desconozco
como lo hacía y en que condiciones quedaba la persona operada, pero
tenía el objetivo de “sanar”, las enfermedades del cerebro
En
la actualidad estas cirugías han pasado por procesos evolutivos, en que
las enfermeras tienen un rol importante en el cuidado, evolución y
rehabilitación del operado de Neurocirugía.
Este
cuidado post-operatorio es tan importante como las habilidades y
destrezas de un neurocirujano, ya que el trabajo en equipo efectivo
logrará que las personas operada tenga una mejor oportunidad de
recuperarse.
Avances Tecnologicos De La Enfermeria
Avances Tecnologicos en Enfermeria
Monitor de Signos Vitales
El personal de enfermeria no tiene que cargar con el equipo de signos vitales, sino manejar este monitor
Interfon
El personal de enfermería recibe alerta cuando el paciente presione el botón de auxilio.
Robot Simulador
Son robots que están programados a simular un cuerpo humano con todo y su función fisiológica.
CONCLUSION
Con
todos estos ejemplos podemos ver la importancia de los avances
tecnológicos y como podemos aprovecharlos como estudiantes y futuros
profesionales para brindar al paciente cuidados con calidad y seguridad
miércoles, 30 de mayo de 2012
Neumonía
Es una afección respiratoria en la cual hay una infección del pulmón.
La neumonía extrahospitalaria es la que se presenta en personas que no hayan estado recientemente en el hospital u otro centro de atención en salud (clínica particular, centro de rehabilitación).
Ver también: neumonía intrahospitalaria.
La neumonía extrahospitalaria es la que se presenta en personas que no hayan estado recientemente en el hospital u otro centro de atención en salud (clínica particular, centro de rehabilitación).
Ver también: neumonía intrahospitalaria.
Causas
La
neumonía es una enfermedad común que afecta a millones de personas en
los Estados Unidos cada año. Los gérmenes llamados bacterias, virus y
hongos pueden causarla.
Las formas como usted puede contraer esta enfermedad abarcan:
- Las bacterias y virus que viven en la nariz, los senos paranasales o la boca pueden propagarse a los pulmones.
- Usted puede inhalar algunos de estos gérmenes directamente hacia los pulmones.
- Usted inhala alimento, líquidos, vómitos o secreciones desde la boca hacia los pulmones (neumonía por aspiración).
La neumonía causada por bacterias tiende a ser la más grave. En los adultos, las bacterias son la causa más común de neumonía.
- El germen causante de neumonía más común en adultos es el Streptococcus pneumoniae (neumococo).
- La neumonía atípica, con frecuencia llamada errante, es causada por bacterias tales como Legionella pneumophila, Mycoplasma pneumoniae y Chlamydophila pneumoniae.
- La neumonía por Pneumocystis jiroveci algunas veces se ve en personas cuyo sistema inmunitario no está funcionando bien.
Muchas otras bacterias pueden causar neumonía.
Los virus también son una causa frecuente de neumonía, sobre todo en bebés y niños pequeños.
Ver también: virus sincicial respiratorio
Los factores de riesgo (afecciones que aumentan las probabilidades de contraer neumonía) abarcan:
- Parálisis cerebral.
- Enfermedad pulmonar crónica (EPOC, bronquiectasia, fibrosis quística).
- Fumar cigarrillo.
- Disfagia (debido a accidente cerebrovascular, demencia, mal de Parkinson u otros trastornos neurológicos).
- Problema del sistema inmunitario (Ver también: neumonía en huésped inmunocomprometido).
- Alteración de la conciencia (pérdida de la función cerebral debido a demencia, accidente cerebrovascular u otros trastornos neurológicos).
- Vivir en un asilo para ancianos.
- Otras enfermedades graves, tales como cardiopatía, cirrosis hepática o diabetes mellitus.
- Cirugía o traumatismo reciente.
- Resfriado común, laringitis o gripe.
Síntomas
Los síntomas más comunes de neumonía son:
- Tos (con algunas neumonías usted puede expectorar una mucosidad amarillenta o verdosa o incluso moco con sangre).
- Fiebre que puede ser leve o alta.
- Escalofríos con temblores.
- Dificultad para respirar (puede únicamente ocurrir cuando sube escalas).
Otros síntomas abarcan:
- Confusión, especialmente en las personas de mayor edad.
- Sudoración excesiva y piel pegajosa.
- Dolor de cabeza.
- Inapetencia, baja energía y fatiga.
- Dolor torácico agudo o punzante que empeora cuando usted respira profundamente o tose.
Pruebas y exámenes
Si usted tiene neumonía, es posible que esté haciendo un esfuerzo para respirar o que esté respirando rápido.
El
médico escuchará crepitaciones al auscultar el tórax con el
estetoscopio. También se pueden escuchar otros ruidos respiratorios
anormales a través del estetoscopio o a través de una percusión (dar
golpecitos con los dedos sobre la pared torácica).
El médico probablemente ordenará una radiografía del tórax si tiene sospechas de neumonía.
Algunos pacientes pueden necesitar otros exámenes, como:
- Gasometría arterial para ver si está llegando suficiente oxígeno a la sangre en los pulmones.
- Conteo sanguíneo completo para verificar el conteo de glóbulos blancos.
- Tomografía computarizada del tórax.
- Tinción de Gram y cultivo de esputo para buscar las bacterias o virus que están causando los síntomas.
- Cultivo de líquido pleural si hay presencia de líquido en el espacio que rodea los pulmones.
Tratamiento
El
médico debe decidir primero si usted necesita o no estar en el
hospital. Si a usted le brindan tratamiento en el hospital, recibirá:
- Líquidos y antibióticos por vía intravenosa.
- Oxigenoterapia.
- Tratamientos respiratorios.
Es muy importante que los antibióticos se empiecen poco después de ingresar al hospital.
Usted tiene mayor probabilidad de ser hospitalizado si:
- Tiene otro problema de salud serio.
- Tiene síntomas graves.
- Es incapaz de cuidar de sí mismo en casa o es incapaz de comer o beber.
- Es un niño pequeño o tiene más de 65 años.
- Ha estado tomando antibióticos en casa y no está mejorando.
Sin
embargo, muchas personas pueden tratarse en casa. Si las bacterias
están causando la neumonía, el médico intentará curar la infección con
antibióticos. Puede ser difícil para el médico saber si usted tiene una
neumonía viral o bacteriana, de manera que puede recibir antibióticos.
El médico puede pedirle que tome antibióticos, los cuales ayudan a la mayoría de las personas con neumonía a mejorar.
- No pase por alto ninguna dosis. Tómese el medicamento hasta que se acabe, aun cuando usted empiece a sentirse mejor.
- No tome antitusígenos ni medicamentos para el resfriado a menos que el médico lo autorice. La tos le ayuda al cuerpo a librarse de la flema de los pulmones.
Respirar aire caliente y húmedo ayuda a
aflojar el moco pegajoso que puede hacerlo sentir como si se estuviera
ahogando. Estas medidas pueden ayudar:
- Ponga un pedazo de tela caliente y húmedo sin apretar sobre nariz y boca.
- Llene un humidificador con agua caliente e inhale el vapor caliente.
La
tos ayuda a despejar las vías respiratorias. Tome un par de
respiraciones profundas dos o tres veces cada hora. Las respiraciones
profundas le ayudarán a abrir los pulmones.
Golpéese suavemente el
pecho unas pocas veces al día y acuéstese con la cabeza más baja que el
pecho. Esto puede ayudar a sacar la flema de los pulmones.
Si fuma cualquier producto del tabaco, PARE. No permita que se fume en su casa.
Tome bastantes líquidos (en tanto su médico lo autorice):
- Beba agua, jugo o té claro.
- Beba al menos de 6 a 10 tazas por día.
- NO tome alcohol.
Descanse mucho cuando se vaya para la casa. Si tiene problema para dormir por la noche, haga siestas durante el día.
Pronóstico
Con
tratamiento, la mayoría de los pacientes mejorará al cabo de dos
semanas. Los pacientes de edad avanzada o muy enfermos pueden necesitar
tratamiento por más tiempo.
Las personas que tienen mayor probabilidad de tener neumonía complicada abarcan:
- Adultos mayores o niños muy pequeños.
- Personas cuyo sistema inmunitario no trabaja bien.
- Personas con otros problemas médicos serios, como diabetes o cirrosis del hígado.
Es
posible que el médico quiera constatar que la radiografía del tórax
vuelva a ser normal después de tomar una tanda de antibióticos. Sin
embargo, pueden pasar muchas semanas para que las radiografías se
aclaren.
Posibles complicaciones
Las posibles complicaciones abarcan:
- Síndrome de dificultad respiratoria aguda (SDRA).
- Líquido alrededor de los pulmones (derrame pleural).
- Abscesos pulmonares.
- Insuficiencia respiratoria que requiere un respirador o ventilador.
- Sepsis, que puede llevar a insuficiencia de órganos.
Cuándo contactar a un profesional médico
Consulte con el médico si presenta:
- Tos que produce moco sanguinolento o de color mohoso.
- Síntomas respiratorios que están empeorando.
- Dolor torácico que empeora al toser o inhalar.
- Respiración rápida o dolorosa.
- Sudores nocturnos o pérdida de peso inexplicable.
- Dificultad para respirar, escalofríos o fiebres persistentes.
- Signos de neumonía y un sistema inmunitario debilitado (por ejemplo, por VIH o quimioterapia).
Es
posible que los bebés con neumonía no presenten tos. Llame al médico si
el bebé hace ruidos roncos o si el área debajo de la caja torácica se
está retrayendo mientras respira.
Prevención
Lávese las manos frecuentemente, en especial después de:
- Sonarse la nariz
- Ir al baño
- Cambiar pañales
Igualmente lávese las manos antes de comer o preparar alimentos.
No fume, ya que el tabaco daña la capacidad del pulmón para detener la infección.
Las
vacunas pueden ayudar a prevenir la neumonía en los niños, los ancianos
y personas con diabetes, asma, enfisema, VIH, cáncer u otras afecciones
crónicas:
- Una droga llamada Synagis (palivizumab) se le administra a algunos niños menores de 24 meses para prevenir neumonía causada por el virus sincicial respiratorio.
- Vacuna antigripal que previene la neumonía y otros problemas causados por el virus de la influenza. Se debe administrar anualmente para proteger a la persona contra nuevas cepas virales.
- Vacuna Hib que previene la neumonía en niños a causa del Haemophilus influenzae tipo b.
- Vacuna antineumocócica (Pneumovax, Prevnar) reduce las probabilidades de contraer neumonía a causa del Streptococcus pneumoniae.
La Neumonía, ¿Qué es?
La neumonía, también conocida como pulmonía, es una infección de los
pulmones. Como consecuencia de la enfermedad, se produce congestión con
líquidos y células inflamatorias de los tejidos dañados en respuesta a
una agresión, provocando en ocasiones dificultad para respirar o a veces
también dolor. La neumonía es la primera causa de muerte en niños
menores de cinco años en el mundo.
La neumonía es una infección de los pulmones
Puede ser causada por distintos gérmenes como bacterias, virus y hongos. Se estima que el neumococo
causa, aproximadamente, el 60% de las neumonías adquiridas en la
comunidad en la población adulta y el 25% en los niños. La enfermedad es
más frecuente en invierno.
El tratamiento puede ser largo y costoso, y puede requerir
hospitalización por períodos mayores a una semana. Una de las más graves
de todas ellas es la neumonía por neumococo debido a la agresividad del patógeno y a la posibilidad de resistencia al tratamiento.
¿Quiénes pueden padecer neumonía por neumococo?
Cualquier persona, pero principalmente los niños pequeños, los bebés
y los mayores de 65 años son los más afectados por este tipo de
neumonía. Hasta el 30% de los adultos sanos son portadores de neumococo
sin que produzca efectos nocivos. La infección puede comenzar de forma
espontánea sin que existan condiciones predisponentes. La neumonía
neumocóccica puede ser grave y puede poner en peligro la vida; pero,
además, la bacteria puede invadir el torrente sanguíneo
(bacteriemia-sepsis) y llegar al sistema nervioso central donde puede
causar meningitis. En algunos casos, la neumonía neumocóccica
también puede aparecer como complicación de otra enfermedad, como un
cuadro gripal o resfrío. Por ello es muy importante estar pendiente de
la evolución del niño. Si entre los síntomas persiste la fiebre elevada
con tos, aún después del primer tratamiento médico, ES FUNDAMENTAL acudir de nuevo al pediatra.
El diagnóstico se realiza a través del cuadro clínico, la
radiografía de tórax y cultivos de laboratorio que permiten conocer cuál
es el germen que causa la enfermedad y la sensibilidad a los
antibióticos comunes. Se pueden obtener cultivos de sangre
(hemocultivos), de expectoración (esputo o secreciones respiratorias),
líquido pleural si la neumonía se asocia a derrame.
- Fiebre elevada
- Dificultad para respirar, respiración rápida y superficial
- Dolor en el pecho o espalda
- Tos con flema amarillo-verdosas o a veces tos seca
- Escalofríos
- Sudoración
- Cansancio extremo

La fiebre elevada puede ser uno de los indicadores de este padecimiento
¿Cuál es el pronóstico y las posibles complicaciones de la neumonía?
La neumonía neumocóccia puede poner en peligro la
vida, especialmente, si la infección llega a la sangrce, hecho que ocurre
en un tercio de los casos, o al sistema nervioso produciendo
meningitis. La mortalidad se sitúa entre el 5% y el 15% en los países
desarrollados, siendo mayor en los contextos sociales de bajos recursos.
Si la neumonía se complica con meningitis neumocóccica, la mortalidad
supera el 40% o puede dejar secuelas permanentes.
¿Cuál es el tratamiento de la neumonía?
La neumonía, como las enfermedades neumocóccicas,
se trata con antibióticos. No es adecuada la automedicación ya que esto
genera que la enfermedad se presente de forma no habitual retrasando el
diagnóstico y mayor resistencia a los antibióticos. Recuerde que la
vacunación es la mejor forma de prevenir las enfermedades invasivas por
neumococo.
NEUMONIA
La neumonía es un tipo de infección respiratoria aguda que
afecta a los pulmones. Éstos están formados por pequeños sacos, llamados
alvéolos, que —en las personas sanas— se llenan de aire al respirar.
Los alvéolos de los enfermos de neumonía están llenos de pus y líquido,
lo que hace dolorosa la respiración y limita la absorción de oxígeno.
La neumonía es la principal causa individual de mortalidad
infantil en todo el mundo. Se calcula que mata cada año a unos 1,4
millones de niños menores de cinco años, lo que supone el 18% de todas
las defunciones de niños menores de cinco años en todo el mundo. La
neumonía afecta a niños —y a sus familias— de todo el mundo, pero su
prevalencia es mayor en el África subsahariana y Asia meridional. Pueden
estar protegidos mediante intervenciones sencillas y tratados con
medicación y cuidados de costo bajo y tecnología sencilla.
Causas
Diversos agentes infecciosos —virus, bacterias y hongos— causan neumonía, siendo los más comunes los siguientes:
- Streptococcus pneumoniae: la causa más común de neumonía bacteriana en niños;
- Haemophilus influenzae de tipo b (Hib): la segunda causa más común de neumonía bacteriana;
- El virus sincitial respiratorio es la causa más frecuente de neumomía vírica.
- Pneumocystis jiroveci es una causa importante de neumonía en niños menores de seis meses con VIH/SIDA, responsable de al menos uno de cada cuatro fallecimientos de lactantes seropositivos al VIH.
Transmisión
La neumonía puede propagarse por diversas vías. Los virus y
bacterias presentes comúnmente en la nariz o garganta de los niños,
pueden infectar los pulmones al inhalarse. También pueden propagarse por
vía aérea, en gotículas producidas en tosidos o estornudos. Además, la
neumonía puede propagarse por medio de la sangre, sobre todo en el parto
y en el período inmediatamente posterior. Se necesita investigar más
sobre los diversos agentes patógenos que causan la neumonía y sobre sus
modos de transmisión, ya que esta información es fundamental para el
tratamiento y la prevención de la enfermedad.
Síntomas
Los síntomas de la neumonía vírica y los de la bacteriana son
similares, si bien los de la neumonía vírica pueden ser más numerosos
que los de la bacteriana.
Son síntomas de neumonía los siguientes:
- respiración rápida o dificultosa
- tos
- fiebre
- escalofríos
- pérdida de apetito
- sibilancia (más común en infecciones víricas).
En casos de neumonía grave, los niños pueden presentar tiraje
subcostal; es decir, depresión o retracción de la parte inferior del
tórax durante la inspiración (en una persona sana, el pecho se expande
durante la inspiración). En lactantes, la neumonía puede ocasionar
incapacidad para consumir alimentos o líquidos, así como pérdida de
consciencia, hipotermia y convulsiones.
Factores de riesgo
La mayoría de los niños sanos pueden combatir la infección
mediante sus defensas naturales, pero los niños inmunodeprimidos
presentan un mayor riesgo de contraer neumonía. El sistema inmunitario
del niño puede debilitarse por malnutrición o desnutrición, sobre todo
en lactantes no alimentados exclusivamente con leche materna.
La presencia previa de enfermedades como sarampión o
infecciones de VIH asintomáticas también aumentan el riesgo de que un
niño contraiga neumonía.
Los factores ambientales siguientes también aumentan la susceptibilidad de los niños a la neumonía:
- la contaminación del aire interior ocasionada por el uso de biomasa (como leña o excrementos) como combustible para cocinar o calentar el hogar
- vivir en hogares hacinados
- el consumo de tabaco por los padres.
Tratamiento
La neumonía puede tratarse con antibióticos, los cuales suelen
recetarse en centros de salud u hospitales, pero la inmensa mayoría de
los casos de neumonía infantil pueden tratarse eficazmente en el hogar.
Se recomienda la hospitalización de los lactantes de dos meses o menos,
así como de los casos muy graves.
Prevención
La prevención de la neumonía infantil es un componente
fundamental de toda estrategia para reducir la mortalidad infantil. La
inmunización contra la Hib, neumococos, sarampión y tos ferina es la
forma más eficaz de prevenir la neumonía.
Una nutrición adecuada es clave para mejorar las defensas
naturales del niño, comenzando con la alimentación exclusiva con leche
materna durante los seis primeros meses de vida; además de prevenir
eficazmente la neumonía, reduce la duración de la enfermedad.
También puede reducirse el número de niños que contraen
neumonía corrigiendo factores ambientales como la contaminación del aire
interior (por ejemplo, proporcionando cocinas de interior limpias a
precios asequibles) y fomentando una higiene correcta en hogares
hacinados.
A los niños infectados con el VIH se les administra el
antibiótico cotrimoxazol diariamente para reducir el riesgo de que
contraigan neumonía.
Costos económicos
Hay investigaciones que han determinado que la prevención y el
tratamiento adecuado de la neumonía pueden evitar un millón de
fallecimientos de niños al año. Únicamente mediante el tratamiento
adecuado pueden evitarse 600 000 muertes al año.
Se calcula que el costo de tratar con antibióticos a todos los
niños enfermos de neumonía en los 42 países más pobres del mundo es de
unos 600 millones de dólares EE. UU. Tratar la neumonía en el África
subsahariana y Asia meridional —donde se producen el 85% de los
fallecimientos— costaría la tercera parte de esta cantidad, unos 200
millones de dólares. Esta cifra incluye el costo de los propios
antibióticos y también la formación de los profesionales sanitarios, que
fortalece los sistemas de salud en su conjunto.
Respuesta de la OMS
En 2009, la OMS y el UNICEF pusieron en marcha el Plan de Acción Mundial para la Prevención y el Control de la Neumonía
(GAPP), que tiene por objetivo acelerar el control de la neumonía
combinando diversas intervenciones de protección, prevención y
tratamiento de la enfermedad en los niños, con medidas como las
siguientes:
- protección de los niños de la neumonía, entre otras cosas promoviendo la lactancia natural exclusiva y el hábito de lavarse las manos y reduciendo la contaminación del aire en interiores;
- prevención de la neumonía mediante la vacunación;
- tratamiento de la neumonía, sobre todo procurando que todos los niños enfermos tengan acceso a una atención sanitaria correcta (dispensada por un agente de salud comunitario o bien en un centro de salud cuando la afección revista gravedad) y reciban los antibióticos y el oxígeno que necesitan para sanar.
¿Qué es?
Es una infección del pulmón caracterizada por la multiplicación de
microorganismos en el interior de los alvéolos, lo que provoca una
inflamación con daño pulmonar. La reacción inflamatoria produce una
ocupación de los alvéolos que puede visualizarse en una radiografía de
tórax.
Causas
Las neumonías ocurren cuando un germen infeccioso invade el tejido
pulmonar. Estos gérmenes pueden llegar al pulmón por tres vías
distintas: por aspiración desde la nariz o la faringe, por inhalación o
por vía sanguínea.
Las vías respiratorias tienen mecanismos
de defensa que evitan que lleguen bacterias al pulmón, como son la tos,
la presencia de células con cilios, y células y sustancias
especialmente diseñadas para la inmunidad, los linfocitos, neutrófilos,
macrófagos y anticuerpos. Estas defensas pueden debilitarse por
determinadas circunstancias y facilitar así que los gérmenes alcancen
el pulmón y produzcan infecciones.
Algunos procesos que
producen estas alteraciones de los mecanismos de defensa son el consumo
de tabaco, las enfermedades pulmonares crónicas, el alcoholismo, la
desnutrición, la diabetes, los problemas crónicos renales o hepáticos,
las alteraciones de nivel de consciencia y otras deficiencias de
inmunidad.
Finalmente, algunos gérmenes pueden provenir de
otra región del organismo y alcanzar el pulmón a través de la
circulación sanguínea.
Síntomas de Neumonía
Los síntomas de las neumonías son variables, sin que ello tenga
siempre relación con el tipo de germen causante de la neumonía. Algunos
casos debutan como neumonía típica, que consiste en la aparición en
varias horas o entre 2 y 3 días de tos con expectoración purulenta o
herrumbrosa, en ocasiones con sangre, con dolor torácico y fiebre con
escalofríos.
Otras neumonías, llamadas atípicas, producen
síntomas más graduales con décimas de fiebre, malestar general, dolores
musculares y articulares, cansancio y dolor de cabeza. La tos es seca,
sin expectoración, y el dolor torácico es menos intenso.
La
mayoría de las nemonías tienen características de ambos grupos. Si la
neumonía es extensa o hay enfermedad pulmonar o cardíaca previa puede
aparecer dificultad respiratoria. Además, si los gérmenes pasan a la
circulación sanguínea producen una bacteriemia que puede conducir a un
shock séptico, con riesgo para la vida.
Prevención
Hay pocas medidas para evitar la aparición de una neumonía. En raras
ocasiones se adquiere por un contagio de otra persona y las más
frecuentes se originan por gérmenes que habitan en nuestras vías
respiratorias. Puesto que muchas de las neumonías comienzan tras un
proceso viral o gripal, la vacunación anual antigripal es recomendable
las personas que pertenecen a grupos de riesgo. Asimismo la vacuna
antineumocócica evita la aparición de neumonías con bacteriemia
causadas por neumococo.
Las personas que padecen asma, bronquitis
crónica o bronquioectasias, deben iniciar tratamiento antibiótico
precoz cuando aparecen síntomas de infección respiratoria. Sin embargo,
esto no justifica la utilización de antibióticos de manera
indiscriminada porque la mayoría de las infecciones respiratorias de
vías altas son causadas por virus que no precisan ni mejoran con
tratamiento antibiótico.
Tipos de Neumonía
-
Neumonía neumocócica
Es la causa identificable más frecuente de neumonía bacteriana y causa dos terceras partes de las neumonías bacteriémicas extrahospitalarias. Suele ser esporádica, se produce sobre todo en invierno y afecta con más frecuencia a pacientes de edades extremas.- Síntomas
Suele venir
precedida por una infección de las vías respiratorias altas. Su
comienzo suele ser abrupto, con un único escalofrío; la presencia de
escalofríos persistenetes debe sugerir otro diagnóstico. Los hallazgos
de la exploración física varían en función del carácter del proceso y
del estadio en el que se evalúa al paciente. Entre las complicaciones
graves y potencialmente mortales destaca la neumonía progresiva, en
ocasiones asociada con un síndrome de distrés respiratorio del adulto
y/o shock séptico.
- Diagnóstico
Se debe
sospechar una neumonía neumocócica en cualquier paciente con una
enfermedad febril asociada con dolor torácico, disnea y tos. El
diagnóstico de presunción se basa en la historia, la radiografía de
tórax, el cultivo y el Gram de las muestras apropiadas o la reacción de
impregnación.
- Tratamiento
Un 25 por ciento
de las cepas S. pneumoniae son resistentes a la penicilina. Los
fármacos alternativos con eficacia demostrada incluyen las
cefalosporinas, la eritromicina y la clindamicina.
En los pacientes con empiema, el tratamiento debe incluir el drenaje adecuado y la antibioterapia. Las medidas de sostén incluyen el reposo en cama, los líquidos y los analgésicos para el dolor pleurítico. La radiología de control se suele aconsejar en pacientes mayores de 35 años, pero la resolución del infiltrado radiológico puede tardar varias semanas, sobre todo cuando la enfermedad es grave, existe bacteriemia o una neumopatía crónica previa.
- Síntomas
Suele venir
precedida por una infección de las vías respiratorias altas. Su
comienzo suele ser abrupto, con un único escalofrío; la presencia de
escalofríos persistenetes debe sugerir otro diagnóstico. Los hallazgos
de la exploración física varían en función del carácter del proceso y
del estadio en el que se evalúa al paciente. Entre las complicaciones
graves y potencialmente mortales destaca la neumonía progresiva, en
ocasiones asociada con un síndrome de distrés respiratorio del adulto
y/o shock séptico.
-
Neumonía estafilocócica
El Staphylococcus aureus es una bacteria que se encuentra en la piel y en las fosas nasales de las personas sanas. Causa gran variedad de infecciones menores de la piel (forúnculos, ampollas, vesículas, abscesos) o procesos más graves, como neumonía, meningitis, endocarditis, síndrome del shock tóxico (SST) y sepsis.- Síntomas
Suelen
ser parecidos a los de la neumonía neumocócica. Los rasgos
diferenciales son escalofríos recidivantes, necrosis tisular con
formación de abscesos, neumatoceles y un curso fulminante con
postración marcada. El empidema se produce con relativa frecuencia.
- Diagnóstico
El
diagnóstico se sospecha en los pacientes analizando el esputo y se
establece mediante recuperación de S. aureus en los hemocultivos, el
líquido de empiema o los aspirados transtraqueales o transtorácicos.
Son poco frecuentes los cultivos falsos negativos para estafilococos.
El patrón radiológico más frecuente es una bronconeumonía, con
formación de abscesos o derrame pleural o sin é, siendo poco frecuente
la consolidación lobar.
- Tratamiento
La
mayoría de las cepas de S. aureus producen penicilinasa y cada vez
aumenta más la resistencia a meticilina. El tratamiento recomendado es
una penicilina resistente a penicilinasa. La alternativa principal es
una cefalosporina, a ser posible cefalotina o cefamandol. La
clindamicina es activa contra el 90 por ciento de las cepas.
- Síntomas
Suelen
ser parecidos a los de la neumonía neumocócica. Los rasgos
diferenciales son escalofríos recidivantes, necrosis tisular con
formación de abscesos, neumatoceles y un curso fulminante con
postración marcada. El empidema se produce con relativa frecuencia.
-
Neumonía causada por bacilos gramnegativos
Son poco frecuentes en los huéspedes sanos y se suelen producir en lactantes, ancianos, alcohólicos y pacientes inmunosuprimidos o debilitados, sobre todo los que tienen neutropenia. El mecanismo fisiopatológico habitual es la colonización de la orofaringe, seguida de la microaspiración de las secreciones de la vía aérea alta. Los bacilos gramnegativos colonizan las vías respiratorias altas en los pacientes con enfermedades graves y con frecuencia existe una correlación directa con la gravedad de la misma.- Síntomas
La mayoría de los pacientes muestran una bronconeumonía similar a otras infecciones bacterianas, salvo por su mayor mortalidad.
- Diagnóstico
Se
debe sospechar la infección por bacilos gramnegativos cuando exista
neutropenia o la infección sea hospitalaria. La tinción de Gram en
esputo suele mostrar numerosos bacilos gramnegativos; sin embargo,
resulta imposible distinguir las distintas especies y géneros en
función de sus características morfológicas. Los cultivos de esputo
suelen demostrar el patógeno; el principal problema lo representan los
falsos positivos en cultivo debido al crecimiento de los gérmenes que
colonizan las vías aéreas altas.
- Tratamiento
La
mayor parte de las infecciones producidas por P. aeruginosa se tratran
con un aminoglucósido combinado con una penicilina antiseudomona,
ceftazidima o cefoperazona, elegidas en función de las pruebas de
sensibilidad in vitro. Estas pautas de tratamiento exigen
modificaciones cuando se sospechan múltiples gérmenes. Los regímenes
óptimos de tratamiento también exigen estudios de sinergia in vitro.
- Síntomas
La mayoría de los pacientes muestran una bronconeumonía similar a otras infecciones bacterianas, salvo por su mayor mortalidad.
-
Neumonía causada por Haemophilus influenzae
Es una causa relativamente frecuente de neumonía bacteriana. Las cepas que contiene la cápsula de polisacáridos tipo b son las más virulentas y las que con más probabilidad producen enfermedades graves, incluidas la meningitis, la epiglotitis y la neumonía bacteriana.- Síntomas
La
mayor parte de los casos están precedidos por una coriza y se observan
derrames pleurales precoces hasta en un 50 por ciento. No se producen
con frecuencia bacteriemia ni empiema. La mayor parte de los adultos
desarrollan infecciones por cepas no encapsuladas, en forma de una
bronconeumonía parecida a otras infecciones bacterianas.
- Diagnóstico
La
tinción de Gram del esputo muestra numerosos cocobacilos pequeños y
negativos con la tinción; este germen resulta relativamente exigente y
coloniza con frecuencia las vías aéreas altas, por lo que son
frecuentes los falsos positivos y los falsos negativos en cultivo.
- Tratamiento
La
profilaxis con la vacuna conjugada de H. influenzae tipo b se aconseja
en todos los niños y se administra en tres dosis a los 2, 4 y 6 meses
de edad.El tratamiento preferido es trimetoprima-sulfametoxazol. Los
alternativos son amoxicilina, fluoroquinolonas y la azitromicina.
- Síntomas
La
mayor parte de los casos están precedidos por una coriza y se observan
derrames pleurales precoces hasta en un 50 por ciento. No se producen
con frecuencia bacteriemia ni empiema. La mayor parte de los adultos
desarrollan infecciones por cepas no encapsuladas, en forma de una
bronconeumonía parecida a otras infecciones bacterianas.
-
Legionelosis
La neumonía por legionella se puede producir en cualquier etapa de la vida, aunque la mayor parte de los pacientes son varones de mediana edad. Entre los factores de riesgo destacan el tabaco, el abuso de alcohol y la inmunosupresión, sobre todo por esteroides.- Síntomas
La
mayor parte de los pacientes tienen una fase prodrómica parecida a una
gripe, con malestar, fiebre, cefalea y mialgias; desarrollan una tos no
productiva en fases iniciales, que posteriormente produce un esputo
mucoide. Una característica típica es la fiebre alta, en ocasiones con
una bradicardia relativa y diarrea. En menos casos se producen
alteraciones del estado mental con confusión, letargo o delirio.
- Diagnóstico
Existen
cuatro métodos diagnósticos para detectar las especies de Legionella:
el cultivo del organismo, la tinción directa con anticuerpos
fluorescentes en el exudado, la serología con estudio de anticuerpos
con fluorescencia indirecta y los estudios de antígenos urinarios.
Todos son bastante específicos, pero ninguno resulta especialmente
sensible.
- Tratamiento
La eritromicina es
el fármaco habitual. Algunos especialistas prefieren el ciprofloxacino
o la azitromicina. Los pacientes muy graves deben recibir eritromicina
con rifampicina. Se debe mantener el tratamiento al menos durante tres
semanas para evitar recaídas.
- Síntomas
La
mayor parte de los pacientes tienen una fase prodrómica parecida a una
gripe, con malestar, fiebre, cefalea y mialgias; desarrollan una tos no
productiva en fases iniciales, que posteriormente produce un esputo
mucoide. Una característica típica es la fiebre alta, en ocasiones con
una bradicardia relativa y diarrea. En menos casos se producen
alteraciones del estado mental con confusión, letargo o delirio.
-
Neumonía por Mycoplasma
Mycoplasma pneumoniae se propaga de forma lenta, y por el contacto íntimo en escuelas, en cuarteles y en las familias.- Sintomas
Los
iniciales recuerdan a una gripe, con malestar, dolor de garganta y tos
seca, cuya gravedad aumenta cuando progresa la enfermedad. Los síntomas
agudos suelen persistir entre una o dos semanas y después se produce
una recuperación gradual. Sin embargo, algunos pacientes presentan una
neumonía grave que en ocasiones determina un síndrome de distrés
respiratorio del adulto. Las complicaciones extrapulmonares son
frecuentes e influyen la anemia hemolítica, las complicaciones
tromboembólicas, la poliartritis o los síndromes neurológicos, como
meningoencefalitis, mielitis transversa, neuropatías periféricas o
ataxia cerebelosa.
- Diagnósticos
La tinción
de Gram del esputo demuestra presencia de escasas bacterias, una mezcla
de polinucleares neutrófilos y células mononucleares y acúmulos de
celulas epiteliales respiratorias descamadas. Los cambios radiológicos
varían, pero el más frecuente es una bronconeumonía parcheada en los
lóbulos inferiores. El método más práctico para confirmar el
diagnóstico son las pruebas serológicas.
- Tratamiento
Casi
todos los pacientes se recuperan con tratamiento o sin él. Los fármacos
de elección son la tetraciclina, la eritromicina, la claritromicina y
la azitromicina. La antibioterapia reduce la duración de la fiebre y
los infiltrados pulmonares aceleran la recuperación de los síntomas.
Sin embargo, los antibióticos no producen la curación bacteriana, de
forma que los pacientes siguen portando la bacteria varias semanas.
- Sintomas
Los
iniciales recuerdan a una gripe, con malestar, dolor de garganta y tos
seca, cuya gravedad aumenta cuando progresa la enfermedad. Los síntomas
agudos suelen persistir entre una o dos semanas y después se produce
una recuperación gradual. Sin embargo, algunos pacientes presentan una
neumonía grave que en ocasiones determina un síndrome de distrés
respiratorio del adulto. Las complicaciones extrapulmonares son
frecuentes e influyen la anemia hemolítica, las complicaciones
tromboembólicas, la poliartritis o los síndromes neurológicos, como
meningoencefalitis, mielitis transversa, neuropatías periféricas o
ataxia cerebelosa.
-
Neumonía por Chlamydia
Se ha encontrado Chlamydia pneumoniae en cerca del 10 por ciento de los adultos mayores con neumonía extrahospitalaria y suele producir una enfermedad lo bastante grave como para requerir hospitalización. Este organismo también está implicado en entre el 5 y el 10 por ciento de los casos de neumonía nosocomial, pero se sabe relativamente poco acerca de su epidemiología.- Síntomas
Los
síntomas de la neumonía por Chlamydia se parecen a los causados por
Mycoplasma, incluida la faringitis, la bronquitis y la neumonitis,
principalmente en niños mayores y adultos jóvenes. La mayor parte de
los pacientes presentan tos, fiebre y producción de esputo. No es
posible distinguir clínicamente la neumonía por Chlamydia de las
debidas a otros microorganismos en pacientes ancianos, salvo porque
casi todos presentan síntomas de vía respiratoria alta, como laringitis
o faringitis.
- Diagnósticos
Se puede
detectar mediante cultivos en huevos embrionarios utilizando tinciones
directas con inmunofluorescencia o una reacción en cadena de la
polimerasa o realizar pruebas serológicas seriadas para detectar la
seroconversión. Sin embargo, estas pruebas no suelen realizarse en la
mayor parte de los laboratorios clínicos.
- Tratamiento
Los fármacos de elección son la tetraciclina o la eritromicina, administrada de 10 a 21 días.
- Síntomas
Los
síntomas de la neumonía por Chlamydia se parecen a los causados por
Mycoplasma, incluida la faringitis, la bronquitis y la neumonitis,
principalmente en niños mayores y adultos jóvenes. La mayor parte de
los pacientes presentan tos, fiebre y producción de esputo. No es
posible distinguir clínicamente la neumonía por Chlamydia de las
debidas a otros microorganismos en pacientes ancianos, salvo porque
casi todos presentan síntomas de vía respiratoria alta, como laringitis
o faringitis.
-
Psitacosis
Suele asociarse a la inhalación de polvo de las plumas o excrementos de los pájaros infectados o al ser mordido. La transmisión de hombre a hombre se puede asociar con cepas altamente virulentas.- Síntomas
Tras
un periodo de incubación de 1 a 3 semanas, el inicio puede ser
insidioso o abrupto, con fiebre, escalofríos, malestar general y
anorexia. La temperatura va en aumentando de forma gradual y aparece
tos, seca en principio, pero a veces mucopurulenta. Durante la segunda
semana se puede producir una neumonía con consolidación franca y una
infección pulmonar purulenta secundaria. El curso puede ser leve o
grave, en función de la edad del paciente y de la extensión de la
neumonía. Un aumento progresivo e importante en el pulso y en la
frecuencia respiratoria se puede considerar ominoso. La mortalidad
alcanza el 30 por ciento en los casos graves no tratados y tasas
incluso superiores cuando las cepas son virulentas.
- Diagnóstico
Inicialmente
se puede confundir con la gripe, la fiebre tifoidea, la neumonía por
Mycoplasma o la legionelosis. Se debe sospechar psitacosis si existen
antecedentes de contacto con pájaros y se confirma mediante la
identificación del agente o por pruebas serológicas de fijación del
complemento.
- Tratamiento
Son eficaces la
tetracilina o la doxiciclina. La fiebre y otros síntomas se suelen
controlar en 48 a 72 horas, pero es preciso mantener el tratamiento
antibiótico al menos durante 10 días.
- Síntomas
Tras
un periodo de incubación de 1 a 3 semanas, el inicio puede ser
insidioso o abrupto, con fiebre, escalofríos, malestar general y
anorexia. La temperatura va en aumentando de forma gradual y aparece
tos, seca en principio, pero a veces mucopurulenta. Durante la segunda
semana se puede producir una neumonía con consolidación franca y una
infección pulmonar purulenta secundaria. El curso puede ser leve o
grave, en función de la edad del paciente y de la extensión de la
neumonía. Un aumento progresivo e importante en el pulso y en la
frecuencia respiratoria se puede considerar ominoso. La mortalidad
alcanza el 30 por ciento en los casos graves no tratados y tasas
incluso superiores cuando las cepas son virulentas.
-
Neumonía vírica
Los virus invaden el epitelio bronquiolar, produciendo una bronquitis; la infección se puede extender hacia el intersticio pulmonar y los alvéolos, originando una neumonía.- Síntomas
Las
infecciones víricas de las vías aéreas inferiores producen bronquitis,
bronquiolitis y neumonía. La mayoría de los pacientes refieren cefalea,
fiebre, mialgias y tos, que suelen asociarse con la producción de
esputo mucopurulento.
- Diagnóstico
Los
hallazgos más frecuentes en la radiografía de tórax son una neumonía
intersticial o engrosamiento peribronquial. El diagnóstico es apoyado
por la identificación de escasas bacterias con predominio de los
monocitos en el esputo y por la imposibilidad de recuperar un patógeno
bacteriano responsable. Las neumonías que complican las infecciones
víricas exantemáticas pueden ser diagnósticadas mediante los hallazgos
clínicos acompañantes, incluidos los exantemas.
- Tratamiento
Se
recomienda administrar aciclovir para las infecciones pulmonares por
virus herpes simple, herpes zóster o varicela. La neumonía por
citomegalovirus (CMV) se puede tratar con ganciclovir en receptores de
trasplantes de órganos, aunque no se ha demostrado la eficacia de este
tratamiento en los pacientes con sida. Algunos pacientes desarrollan
infecciones bacterianas que obligan al tratamiento antibiótico.
- Síntomas
Las
infecciones víricas de las vías aéreas inferiores producen bronquitis,
bronquiolitis y neumonía. La mayoría de los pacientes refieren cefalea,
fiebre, mialgias y tos, que suelen asociarse con la producción de
esputo mucopurulento.
-
Neumonía causada por Pneumocystis carinii
P. carinii, es considerado un hongo en vez de un protozoo, produce enfermedad sólo cuando las defensas del paciente están alteradas, sobre todo cuando se altera la inmunidad mediada por células, como en los tumores hematológicos, los procesos linfoproliferativos, la quimioterapia por cáncer y el sida.- Síntomas
La
mayor parte de los pacientes tienen fiebre, disnea y una tos seca y no
productiva que puede evolucionar de forma subaguda en semanas o
agudamente en días.
- Diagnósticos
La
radiografía de tórax muestra de forma característica infiltrados
difusos bilaterales, aunque en el 20 por ciento de los casos es normal.
La gasometría muestra hipoxemia, con un aumento del gradiente
alvéolo-arterial de oxígeno y las pruebas de función pulmonar muestran
alteraciones en la capacidad de difusión.El diagnóstico exige la
demostración histiológica del organismo con tinción metenamina
argéntica, Giemsa, Wright-Giemsa, Grocott modificada, Weigert-Gram o
anticuerpos monoclonales.
- Tratamiento
El
fármaco de elección es trimetoprima-sulfametoxazol. No hay que retrasar
el comienzo del tratamiento por miedo a dificultar el diagnóstico, ya
que los quistes persisten durante semanas. Los principales efectos
secundarios son exantemas cutáneos, neutropenia y fiebre. Los regímenes
alternativos incluyen pentamidina, atovacuona o clindamicina. Todos los
tratamientos deben durar al menos 21 días.
- Síntomas
La
mayor parte de los pacientes tienen fiebre, disnea y una tos seca y no
productiva que puede evolucionar de forma subaguda en semanas o
agudamente en días.
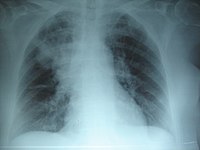
Diagnósticos
Ante la sospecha de padecer neumonía, por sus síntomas y la
exploración física, se ha de realizar una radiografía de tórax para
confirmar el diagnóstico. Una vez diagnosticada debe empezarse el
tratamiento con la menor brevedad posible.
Tratamientos
Las neumonías bacterianas se tratan con antibióticos. Existen muchos
tipos de antibióticos y su elección depende del germen que se sospecha
causa la enfermedad, la gravedad de la neumonía y las características
del enfermo. Si existen factores de gravedad debe hacerse un ingreso
hospitalario e iniciar tratamiento intravenoso con antibióticos y otros
fármacos.
NEUMONIA
LA NEUMONÍA
Es una enfermedad del sistema respiratorio que consiste en la inflamación de los espacios alveolares de los pulmones. La mayoría de las veces la neumonía es infecciosa, pero no siempre es
así. La neumonía puede afectar a un lóbulo pulmonar completo (neumonía lobular), a un segmento de lóbulo, a los alvéolos próximos a los bronquios (bronconeumonía) o al tejido intersticial (neumonía intersticial).
La neumonía hace que el tejido que forma los pulmones se vea
enrojecido, hinchado y se torne doloroso. Muchos pacientes con neumonía
son tratados por médicos de cabecera y no ingresan en los hospitales. La neumonía adquirida en la comunidad (NAC) o neumonía extrahospitalaria es la que se adquiere fuera de los hospitales, mientras que la neumonía nosocomial (NN) es la que se adquiere durante la estancia hospitalaria después de las 48 horas de que el paciente ingresó por otra causa.
La neumonía puede ser una enfermedad grave si no se detecta a tiempo,
y puede llegar a ser mortal, especialmente entre personas de edad
avanzada y entre los inmunodeprimidos. En particular los pacientes de sida contraen frecuentemente la neumonía por Pneumocystis. Las personas con fibrosis quística tienen también un alto riesgo de padecer neumonía debido a que continuamente se acumula fluido en sus pulmones.
Fisiopatología
Los enfermos de neumonía infecciosa a menudo presentan una tos que produce un esputo verdoso o amarillo, o flema y una fiebre alta que puede ir acompañada de escalofríos febriles. La disnea
también es habitual, al igual que un dolor torácico pleurítico, un
dolor agudo o punzante, que aparece o empeora cuando se respira hondo.
Los enfermos de neumonía pueden toser sangre, sufrir dolores de cabeza o presentar una piel sudorosa y húmeda. Otros síntomas posibles son falta de apetito, cansancio, cianosis, náuseas, vómitos, cambios de humor y dolores articulares o musculares. Las formas menos comunes de neumonía pueden causar otros síntomas, por ejemplo, la neumonía causada por Legionella puede causar dolores abdominales y diarrea, mientras que la neumonía provocada por tuberculosis o Pneumocystis
puede causar únicamente pérdida de peso y sudores nocturnos. En las
personas mayores, la manifestación de la neumonía puede no ser típica.
Pueden desarrollar una confusión nueva o más grave, o experimentar
desequilibrios, provocando caídas. Los niños con neumonía pueden
presentar muchos de los síntomas mencionados, pero en muchos casos
simplemente están adormecidos o pierden el apetito.
Los síntomas de la neumonía requieren una evaluación médica
inmediata. La exploración física por parte de un asistente sanitario
puede revelar fiebre o a veces una temperatura corporal baja, una
velocidad de respiración elevada, una presión sanguínea baja, un ritmo cardíaco elevado, o una baja saturación de oxígeno,
que es la cantidad de oxígeno en la sangre revelada o bien por
pulsioximetría o bien por gasometría arterial. Los enfermos que tienen
dificultades para respirar, están confundidos o presentan cianosis (piel azulada) necesitan atención inmediata.
La exploración física de los pulmones
puede ser normal, pero a menudo presenta una expansión mermada del
tórax en el lado afectado, respiración bronquial auscultada con fonendoscopio
(sonidos más ásperos provenientes de las vías respiratorias más
grandes, transmitidos a través del pulmón inflamado y consolidado) y
estertores perceptibles en el área afectada durante la inspiración. La
percusión puede ser apagada sobre el pulmón afectado, pero con una
resonancia aumentada y no mermada (lo que la distingue de un embalse
pleural). Aunque estos signos son relevantes, resultan insuficientes
para diagnosticar o descartar una neumonía; de hecho, en estudios se ha
demostrado que dos médicos pueden llegar a diferentes conclusiones sobre
el mismo paciente.
Virus
Los virus necesitan invadir las células para su reproducción.
Normalmente los virus llegan al pulmón a través del aire siendo
inhalados por la boca o la nariz o al ingerir un alimento. Una vez en el
pulmón, los virus invaden las células de revestimiento de las vías
aéreas y los alvéolos. Esta invasión a menudo conduce a la muerte
celular, ya sea directamente o por medio de apoptosis. Cuando el sistema inmune responde a la infección viral provoca más daño pulmonar. Las células blancas, principalmente los linfocitos, activan una variedad de mediadores químicos de inflamación como son las citoquinas
que aumentan la permeabilidad de la pared bronquio alveolar permitiendo
el paso de fluidos. La combinación de destrucción celular y el paso de
fluidos al alvéolo empeora el intercambio gaseoso.
Además del daño pulmonar, muchos virus favorecen a otros órganos y
pueden interferir múltiples funciones. La infección viral también puede
hacer más susceptible al huésped a la infección bacteriana.
Las neumonías virales son causadas principalmente por el virus de la influenza, virus sincitial respiratorio, adenovirus. El virus del Herpes es una causa rara de neumonía excepto en recién nacidos. El citomegalovirus puede causar neumonía en inmunodeprimidos.
Clasificación
Las neumonías puede clasificarse:
- En función del agente casual:
- neumocóccica,
- neumonía estafilocócica,
- Neumonía por Klebsiella,
- Neumonía por Legionella, entre otros.
- Por la localización anatómica macroscópica:
- Neumonía lobar,
- Neumonía multifocal o bronconeumonía y
- Neumonía intersticial.
- En función de la reacción del huésped:
- Neumonía supurada
- Neumonía fibrinosa.
- En función del ámbito de adquisición:
- Adquiridas en la comunidad (o extra-hospitalarias). Las más típicas son la neumonía neumocóccica, la neumonía por Mycoplasma y la neumonía por Chlamydia. Se da en 3-5 adultos por 1.000/año con una mortalidad entre 5-15%.
- Neumonías hospitalarias o nosocomiales. Presentan mayor mortalidad que la neumonía adquirida en la comunidad. En el hospital se da la conjunción de una población con alteración de los mecanismos de defensas, junto a la existencia de unos gérmenes muy resistentes a los antibióticos, lo que crea dificultades en el tratamiento de la infección.
Clasificación pronóstica
Existen dos clasificaciones pronósticas de la neumonía o pulmonía:- Clasificación de Fine (pneumonia severity index o PSI).
- Clasificación FALTA.
Causas
La neumonía puede ser causada por varios agentes etiológicos:- Múltiples bacterias, como Neumococo (Streptococcus pneumoniae), Mycoplasmas, Chlamydias.
- Distintos Virus.
- Hongos, como Pneumocystis jiroveci, candida.
En recién nacidos las neumonías suelen ser causadas por: Streptococcus pneumoniae, Staphylococcus aureus
y ocasionalmente bacilos gram negativos. En lactantes (niños de 1 mes a
2 años) y preescolares (niños de 2 años a 5 años): el principal
patógeno bacteriano es el Streptococcus pneumoniae, además ocasionalmente es causada por la Chlamydia trachomatis y por el Mycoplasma pneumoniae. En niños mayores de 5 años: Streptococcus pneumoniae y Mycloplasma pneumoniae. En inmunocomprometidos: bacterias gram negativas, Pneumocystis jiroveci, citomegalovirus (CMV), hongos, y Micobacterium tuberculosis.
En ocasiones se puede presentar neumonías por bacterias anaeróbicas, en
el caso de personas que tienen factores de riesgo para aspirar
contenido gástrico a los pulmones, existe un riesgo significativo de
aparición de abscesos pulmonares. En las neumonías nosocomiales: Pseudomonas aeruginosa, hongos y Staphylococcus aureus. En personas adultas: Streptococcus pneumoniae y virus influenza. en los Casos de neumonía atípica: virus, Mycoplasma pneumoniae y Chlamydia pneumoniae. Diversos agentes infecciosos —virus, bacterias y hongos— causan neumonía, siendo los más comunes los siguientes: Streptococcus pneumoniae: la causa más común de neumonía bacteriana en niños; Haemophilus influenzae
de tipo b (Hib): la segunda causa más común de neumonía bacteriana; El
virus sincitial respiratorio es la causa más frecuente de neumomía
vírica. Pneumocystis jiroveci es una causa importante de neumonía
en niños menores de seis meses con VIH/SIDA, responsable de al menos
uno de cada cuatro fallecimientos de lactantes seropositivos al VIH.
Signos y síntomas
Los siguientes síntomas pueden estar relacionados con la enfermedad:- Generalmente, es precedida por una enfermedad como la gripe o el catarro común.
- Fiebre prolongada por más de tres días, en particular si es elevada.
- La frecuencia respiratoria aumentada: recién nacidos hasta menos de 3 meses >60 por minuto, lactantes >50 por minuto, preescolares y escolares >40 por minuto, adultos >20 por minuto.
- Se produce un hundimiento o retracción de las costillas con la respiración que se puede observar fácilmente con el pecho descubierto.
- Las fosas nasales se abren y se cierran como un aleteo rápido con la respiración. (principalmente se da en niños).
- Quejido en el pecho como asmático al respirar.
- Las personas afectadas de neumonía a menudo tienen tos que puede producir una expectoración de tipo muco-purulento (amarillenta), fiebre alta que puede estar acompañada de escalofríos. Limitación respiratoria también es frecuente así como dolor torácico de características pleuríticas (aumenta con la respiración profunda y con la tos). También pueden tener hemoptisis (expectoración de sangre por la boca durante episodios de tos) y disnea. Suele acompañarse de compromiso del estado general (anorexia, astenia y adinamia).
- Al examen físico general es probable encontrar taquicardia, taquipnea y baja presión arterial, ya sea sistólica o diastólica.
- Al examen físico segmentario, el síndrome de condensación pulmonar es a menudo claro; a la palpación: disminución de la expansión y de la elasticidad torácica y aumento de las vibraciones vocales. A la percusión: matidez. A la auscultación: disminución del murmullo pulmonar, crepitaciones y/o soplo tubario.
- El paciente infantil tiene la piel fría, tose intensamente, parece decaído, apenas puede llorar y puede tener convulsiones, se pone morado cuando tose, no quiere comer (afagia), apenas reacciona a los estímulos. El cuadro clínico es similar en el paciente adulto.
- En adultos sobre 65 años es probable una manifestación sintomática muchísimo más sutil que la encontrada en personas jóvenes.
Tratamiento
| Subtipo histológico | Frecuencia (%) | Antibiótico | ||
|---|---|---|---|---|
| Streptococcus pneumoniae3 | 31.1 | En adultos sanos:
|
||
| Staphylococcus aureus | 0.4 | Oxacilina o Cefuroxima o Cefazolina o Amoxicilina y Ácido clavulánico o |
||
| Moraxella catarrhalis | 0.4 | Cefuroxima o Trimetoprim-sulfametoxazol o Cefotaxima o Ceftriaxone o Ceftazidima o Ciprofloxacino o Levofloxacina o Azitromicina |
||
| Streptococcus pyogenes | 0.4 | Clindamicina o Penicilina G o Vancomicina o |
||
| Neisseria meningitidis | 0.4 | Penicilina G o Ceftriaxone o Cefotaxima o Ceftriaxone o Cloranfenicol o Ciprofloxacino o Rifampina o Eritromicina o |
||
| Klebsiella pneumoniae | 0.4 | Cefotaxima o Ceftriaxone o Gentamicina o Amikacina o Piperacilina o Imipenem o Ciprofloxacino o Trimetoprim-sulfametoxazol o |
||
| Haemophilus influenzae | 0.4 | * Azitromicina o
Ceftriaxone o Amoxicilina o Ampicilina o Cloranfenicol o |
||
| Neumonía atípica | Legionella pneumophila | 23.2 | ||
| Mycoplasma pneumoniae | 3.0 | |||
| Chlamydophila pneumoniae | 1.2 | |||
| Pneumocystis jiroveci | 10.7 | |||
| Tuberculosis | 0.4 | |||
La mayoría de los casos de neumonía puede ser tratada sin
hospitalización. Normalmente, los antibióticos orales, reposo, líquidos,
y cuidados en el hogar son suficientes para completar la resolución.
Sin embargo, las personas con neumonía que están teniendo dificultad
para respirar, las personas con otros problemas médicos, y las personas
mayores pueden necesitar un tratamiento más avanzado. Si los síntomas
empeoran, la neumonía no mejora con tratamiento en el hogar, o se
producen complicaciones, la persona a menudo tiene que ser
hospitalizada.
Los antibióticos se utilizan para tratar la neumonía bacteriana. En
contraste, los antibióticos no son útiles para la neumonía viral, aunque
a veces se utilizan para tratar o prevenir las infecciones bacterianas
que pueden ocurrir en los pulmones dañados por una neumonía viral. La
elección de tratamiento antibiótico depende de la naturaleza de la
neumonía, los microorganismos más comunes que causan neumonía en el área
geográfica local, y el estado inmune subyacente y la salud del
individuo.
El tratamiento de la neumonía debe estar basada en el conocimiento
del microorganismo causal y su sensibilidad a los antibióticos
conocidos. Sin embargo, una causa específica para la neumonía se
identifica en solo el 50% de las personas, incluso después de una amplia
evaluación. En el Reino Unido, amoxicilina y claritromicina o
eritromicina son los antibióticos seleccionados para la mayoría de los
pacientes con neumonía adquirida en la comunidad; a los pacientes
alérgicos a penicilinas se les administra la eritromicina en vez de
amoxicilina. En América del Norte, donde la «atípica» formas de neumonía
adquirida en la comunidad son cada vez más común, azitromicina,
claritromicina, y las fluoroquinolonas han desplazado a amoxicilina como
tratamiento de primera línea. La duración del tratamiento ha sido
tradicionalmente de siete a diez días, pero cada vez hay más pruebas de
que los cursos más cortos (tan corto como tres días) son suficientes.
Entre los antibióticos para la Neumonía adquirida en el hospital se
pueden incluir la vancomicina, tercera y cuarta generación de
cefalosporinas, carbapenemas, fluoroquinolonas y aminoglucósidos. Estos
antibióticos se suelen administrar por vía intravenosa. Múltiples
antibióticos pueden ser administrados en combinación, en un intento de
tratar todos los posibles microorganismos causales. La elección de
antibióticos varía de un hospital a otro, debido a las diferencias
regionales en los microorganismos más probables, y debido a las
diferencias en la capacidad de los microorganismos a resistir a diversos
tratamientos antibióticos.
Las personas que tienen dificultad para respirar debido a la neumonía
puede requerir oxígeno extra. Individuos extremadamente enfermos pueden
requerir de cuidados intensivos de tratamiento, a menudo incluyendo
intubación y ventilación artificial.
La neumonía viral causada por la influenza A pueden ser tratados con
amantadina o rimantadina, mientras que la neumonía viral causada por la
influenza A o B puede ser tratado con oseltamivir o zanamivir. Estos
tratamientos son beneficiosos sólo si se inició un plazo de 48 horas de
la aparición de los síntomas. Muchas cepas de influenza A H5N1, también
conocida como influenza aviar o «gripe aviar», han mostrado resistencia a
la amantadina y la rimantadina. No se conocen tratamientos eficaces
para las neumonías viral causada por el coronavirus del SRAS,
adenovirus, el hantavirus, o parainfluenza virus.
Diagnóstico
Neumonía apical derecha.
El diagnóstico de neumonía se fundamenta tanto en la clínica del paciente como en resultado de Rx. Generalmente se usan la Rx
de tórax (postero-anterior y lateral), analítica sanguínea y cultivos
microbiológicos de esputo y sangre. La Rx de tórax es el diagnóstico
estándar en hospitales y clínicas con acceso a Rx.
En personas afectadas de otras enfermedades (como sida o Enfisema) que desarrollan neumonía, la Rx de tórax puede ser difícil de interpretar. Un TAC u otros test son a menudo necesarios en estos pacientes para realizar un diagnóstico diferencial de neumonía.
Suscribirse a:
Entradas (Atom)